Robinsonの左前頭葉傷害仮説
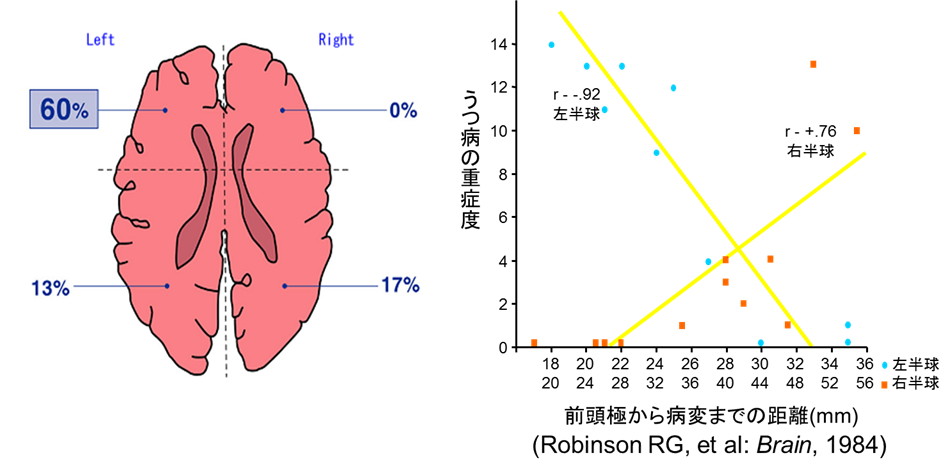
Robinsonらは、病変部位が左前頭葉にあるとうつ病になる頻度が高く(左図)、左半球においては病変が前頭極に近いほど(前方にあるほど)重症度が高い(右図)という左前頭葉傷害仮説を提唱。
皮質および皮質下の病変によるPSDの発症頻度
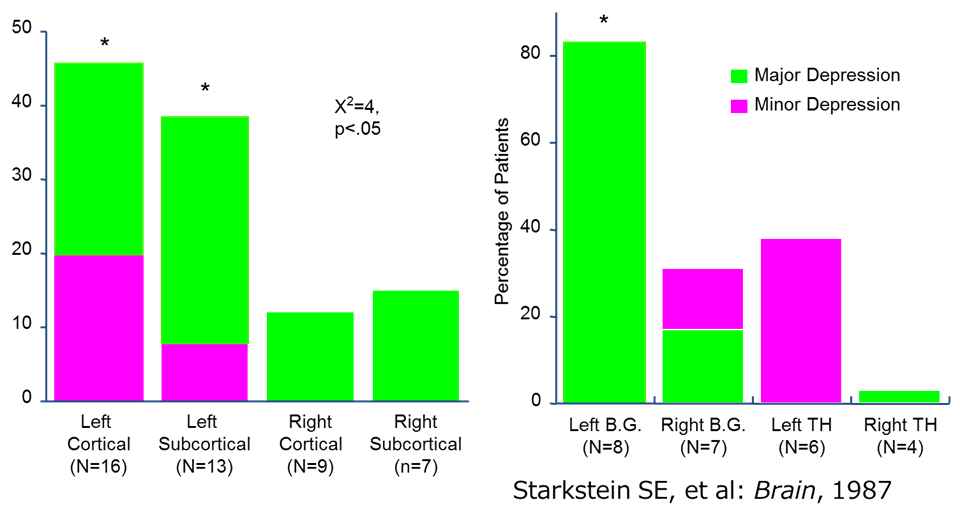
Starksteinら(Robinsonグループ)は、皮質下(Subcortical)においても左半球で大うつ病の頻度が高く、とくに左基底核病変(Left B.G.)で大うつ病の頻度が高く、左視床病変(Left TH)で小うつ病の頻度が高いという報告をして、Robinsonの左前頭葉傷害仮説を発展させました。
病変部位別発症頻度
- 脳卒中後の2カ月の期間におけるメタ解析によるうつ病の発現頻度は、左前頭葉病変あるいは左基底核病変におけるうつ病の頻度は、右前頭葉病変あるいは左側頭-後頭病変よりも2倍以上多いという結果が示されています。同様に、脳卒中後最初の6カ月では、抑うつ症状の重症度と左前頭極から病変までの距離と有意な相関があることが示されています。Vatajaらの大規模研究を含む多くの研究から、前頭―基底核―視床回路が脳卒中後うつ病の発現に関与していることを示しています。
- 特定の領域の脳病変の研究では、うつ病は視床よりも基底核の脳病変で、またPC領域(脳底動脈支配領域である脳幹、小脳、視床、半球後部)よりもMCA領域(中大脳動脈領域の前頭葉・側頭葉・頭頂葉皮質の広範な部分と基底核を含む皮質下)の脳卒中でより頻度が高いことが示されています。
- 右半球病変の患者では、うつ病は前部および後部病変とともに精神疾患の家族歴との関連が示されています。島皮質の病変は、うつ病とは関連がみられませんでしたが、疲労感や無気力状態との関連が示されています。外側前頭前野病変は内側前頭前野病変と比較してうつ病や不安障害の頻度が高いことが示されています。
脳卒中後うつ病と病変部位
(20研究の系統的レビュー)
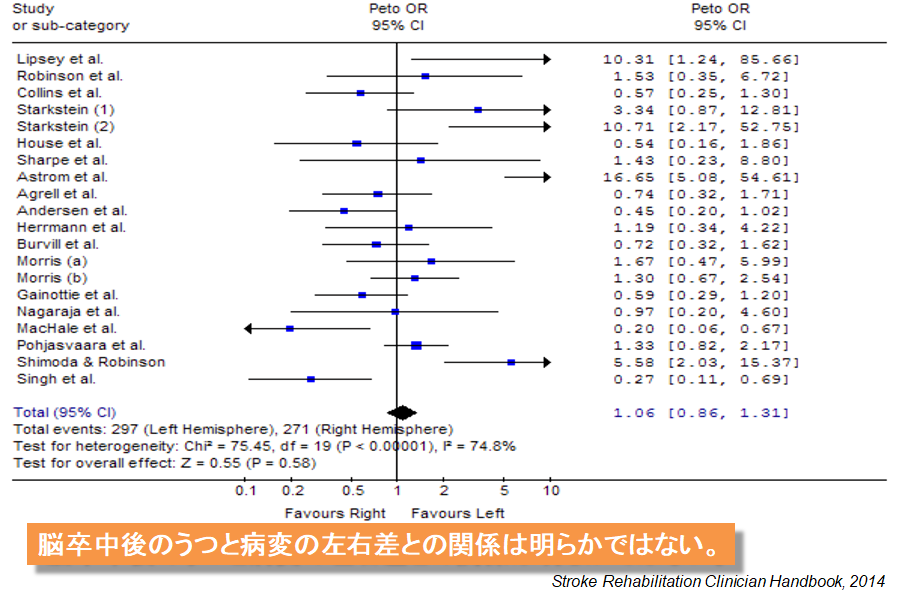
Robinsonの左前頭葉傷害仮説以来、病変部位については多数の研究報告がありますが、左右差についての一致した見解は得られていません。Robinsonらは、一致しない理由として各研究における調査時期(脳卒中からの期間)が異なっているためだと主張しています。
(入院例と地域調査例で別けて検討した19研究の系統的レビュー)
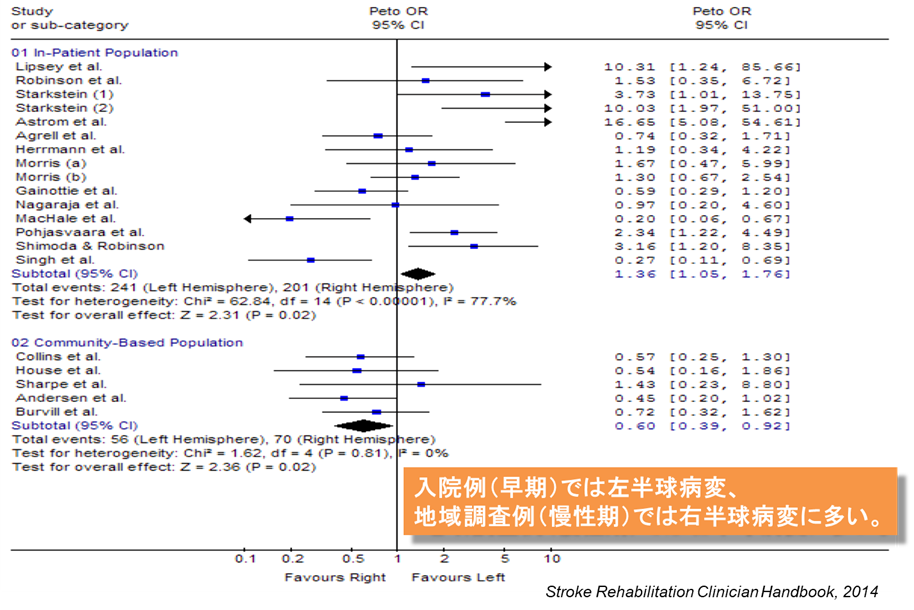
調査時期を急性期と慢性期に別けた系統的レビューでは、急性期では左半球病変、慢性期では右半球病変に多いという結果が出されています。
Robinsonの脳卒中後うつ病モデル
- 急性~亜急性期(~3ヶ月、左前頭前部の病変)
- 生物学的要因が強い
- 機能性うつ病とほとんど区別がつかない
- 重症例が多い
- 慢性期(1~2年、右半球後部の病変)
- 社会的機能や日常生活動作の障害と関連
- 心理社会的要因が強い
- 軽症例が多い
(Shimoda K, et al: Biol Psychiatry, 1999)
日本医科大学千葉北総病院・脳神経センターでの急性期PSDにおける病変部位の検討
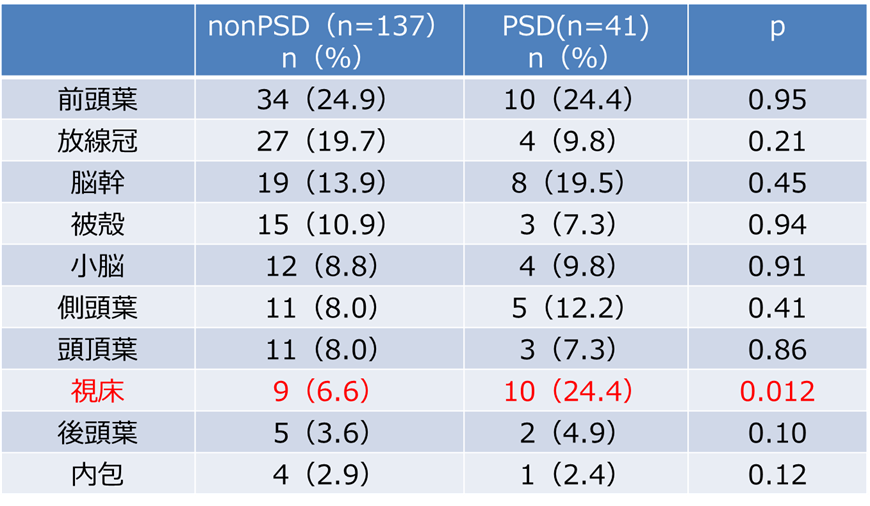
脳卒中後1か月以内の急性期では、視床病変(左右差はなし)が身体機能障害の重症度とは無関係に独立して有意に高頻度であったことから、視床病変が急性期PSDの発症と密接に関連している可能性が示されました(Omura T, Kimura M, et al: J Stroke Cerebrovasc Dis.27(2), 2018.)。
急性期PSDの予後比較
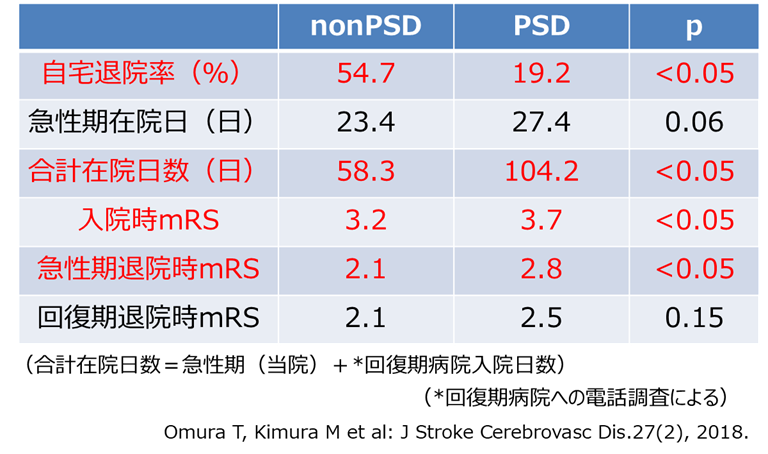
急性期脳卒中の予後については、PSDに罹患すると自宅退院率が低下して、急性期病院と回復期病院を含めた合計在院日数も長期化して、予後の悪化が示されました。